Hrvatska izvještajna agencija u četvrtak je prenijela vijest “Koronavirus: Liječnici misle da respirator nekima šteti”, u kojoj se navodi kako liječnici razmatraju primjenu respiratora. U tekstu između ostaloga tumače spoznaje liječnika Luciana Gattinonia koje su objavljene u časopisu American Thoracic Society. Profesori s Medicinskog fakulteta u Zagrebu, preveli su rad objavljen u časopisu te istaknuli kako se ne radi o tome treba li bolesnike priključivati na ventilator, već kada treba prijeći s neinvazivne na invazivnu ventilaciju, te koje modalitete ventiliranja treba primijeniti kod pojedinog bolesnika.
Tekst su napisali L. Gattinoni, D. Chiumello, P. Caironi, M. Busana, F. Romitti, L. Brazzi, L. Camporotta za Intensive Care Medicine 2020, a preveli su ga specijalist anesteziologije, reanimatologije i intenzivnog liječenja, uži specijalist intenzivne medicine prof. dr. sc. Mladen Perić i specijalist infektolog, uži specijalist intenzivne medicine prof. dr. sc Bruno Baršić.
Pročitajte ga u nastavku:
Panel Surviving Sepsis Campaign nedavno je preporučio da se “mehanički ventilirani bolesnici s COVID-19 moraju zbrinjavati u JIM-u isto kao i ostali bolesnici s akutnim respiracijskim oštećenjem”.
COVID-19 pneumonija, bez obzira što se ne može svrstati po većini kriterija pod Berlinsku definiciju ARDS-a, jest specifična bolest, čije su karakteristike teška hipoksemija često s gotovo normalnom popustljivošću respiracijskog sustava (više od 50% od 150 bolesnika praćenih od strane autora, a kasnije potvrđeno i od kolega iz sjeverne Italije). Ta značajna kombinacija gotovo nikada nije viđena kod teškog ARDS-a. Ti teško hipoksemični bolesnici, bez obzira što imaju samo jedan uzrok (SARS-CoV-2) mogu se bitno razlikovati jedan od drugog: normalno disanje (”tiha” hipoksemija) ili značajna dispneja; odgovor na terapiju s NO ili ne; jako hipokapnični ili normo/hiperkapnični; odgovaraju na položaj na trbuhu (engl. prone position) ili ne. Prema tome ista se bolest prezentira na značajno različite načine.
Zasnovano na detaljnom promatranju određenog broja slučajeva, te u razgovoru s kolegama, postavili smo hipotezu da su različiti oblici COVID-19 viđeni u trenutku prijama posljedica interakcije triju čimbenika:
1. Težina infekcije, odgovor domaćina, te fiziološka rezerva i komorbiditet
2. Ventilacijski odgovor bolesnika na hipoksemiju
3. Proteklo vrijeme od pojave simptoma do prijama u bolnicu
Interakcija navedenih triju čimbenika dovodi do vremenski uvjetovanog razvoja bolesti između dva “fenotipa“:
Tip L: karakterizira ga niski elasticitet (visoka popustljivost) (engl. Low Elastance – i.e., high compliance), niski odnos ventilacija/perfuzija (engl. Low ventilation to perfusion ratio), mala težina pluća (engl. Low lung weight) i niska rekrutabilnost (engl. Low recruitability).
Tip H: karakterizira ga visoka elastičnost (engl. High elastance), veliki desno-lijevi šant (engl. High right-to-left shunt), velika težina pluća (engl. High lung weight) i visoka rekrutabilnost (engl. High recruitability).
COVID-19 pneumonija, Tip L
Na početku se COVID-19 pneumonija prezentira sljedećim karakteristikama:
– Niska elastičnost: gotovo normalna popustljivost ukazuje da je količina plinova u plućima gotovo normalna
– Niski ventilacijsko-perfuzijski odnos (VA/Q): hipoksemija se, budući da je volumen plinova gotovo normalan, može najbolje objasniti gubitkom sposobnosti regulacije perfuzije, te gubitkom hipoksične vazokonstrikcije. U tom stupnju tlak u plućnoj arteriji je gotovo normalan
– Mala težina pluća: Na CT snimkama pluća prisutna su samo slaba mliječna zasjenjenja, smještena, prije svega, subpleuralno te uzduž fisura. Posljedično, težina pluće se blago povećala
– Rekrutabilnost pluća: budući da je volumen neaeriziranh pluća vrlo mali, to je i rekrutabilnost niska
S ciljem konceptualizacije tih fenomena, postavili smo hipotezu tijeka zbivanja: virusna infekcija dovodi do blagog lokalnog subpleuralnog edema (mliječne lezije) smještene osobito na spojevima između plućnih struktura koje imaju različite razine elasticiteta, odnosno gdje su stress and strain (objašnjenje na kraju teksta)* koncentrirani. Vazoplegija nastaje zbog teške hipoksemije. Normalni je odgovor na hipoksemiju povećanje minutne ventilacije, prije svega respiracijskog volumena (VT), sve do 15 – 20 mL/kg, što je tada povezano s značajno negativnijim inspiracijskim intratorakalnim tlakom. Kod tih bolesnika osim hipoksemije, drugi neutvrđeni čimbenici značajno stimuliraju respiracijski podražaj. Gotovo normalna plućna popustljivost ipak ukazuje zašto neki od navedenih bolesnika nemaju dispneju što bi se kod njih očekivala. Povećana minutna ventilacija dovodi do pada PaCO2“.
Razvoj bolesti: prijelaz između fenotipova
Bolesnici Tipa L mogu neko vrijeme ostati nepromijenjenog stanja, a zatim im se stanje poboljša ili pogorša. To je ključ razvoja bolesti. Osim težine bolesti same po sebi, ključna je stvar kod bolesnika koji spontano dišu veličina negativnog intratorakalnog tlaka koji je povezan s povećanim respiracijskim volumenom (VT). U stvari, kombinacija negativnog inspiracijskog intratorakalng tlaka s povećanom plućnom permeabilnošću zbog upale, dovodi do nastanka plućnog edema. Taj fenomen, što ga je prvi puta opisao Barach (1938.) i Mascheroni (1988.) na eksperimentalnom modelu, nedavno je prepoznat kao glavni uzrok bolesnikove samo izazvane plućne ozljede (engl. Patient-Self Inflicted Lung Injury, P-SILI). Protokom vremena povećanje edema povećava težinu pluća, nadodani tlak i ovisne atelektaze. Kada plućni edem dosegne značajniju razinu, volumen plinova u plućima se smanjuje, a respiracijski volumen (VT) pri zadanoj razini tlaka se smanjuje. U tom se stadiju razvija dispneja, koja povratno dovodi do pogoršanja P-SILI. Prijelaz od Tipa L prema Tipu H može nastati, s jedne strane zbog razvoja COVID-19 pneumonije, a s druge strane zbog plućne ozljede izazvane visoko stresnom ventilacijom.
COVID-19 pneumonija, Tip H
Bolesnik Tipa H
– Visoki elasticitet: pad volumena plinova zbog povećanog edema nastaje zbog povećanog elasticiteta
– Veliki desno – lijevi šant: nastaje zbog frakcije srčanog minutnog volumena koji perfundira neaerizirano tkivo koje se razvija u ovisnim dijelovima pluća uslijed povećanog edema i pridodanog tlaka
– Velika težina pluća: kvantitativna analiza CT snimki pluća pokazuje značajno povećanje težine pluća (>1,5 kg), sukladno opsegu teškog ARDS-a
– Visoka rekrutabilnost: povećani opseg neaeriziranog tkiva povezan je, kao i kod teškog ARDS-a, s visokom rekrutabilnošću
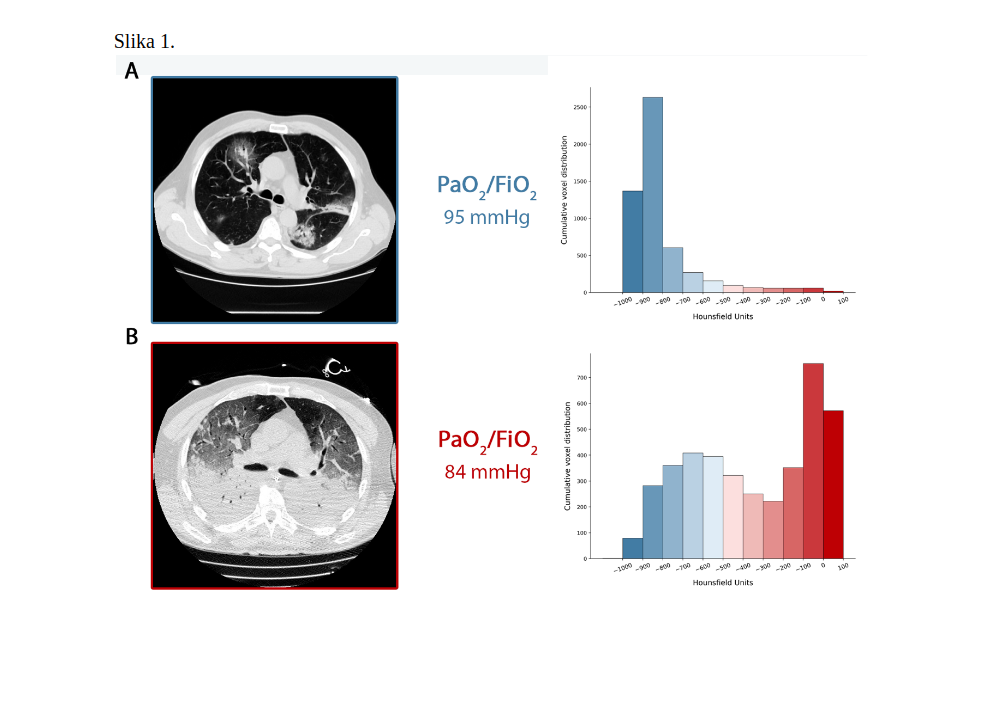
Oblik Tipa H, u našoj seriji 20 – 30%, u potpunosti ispunjava kriterije ARDS-a: hipoksemija, bilateralni infiltrati, smanjena popustljivost respiracijskog sustava, povećana težina pluća, te potencijal rekrutabilnosti. Slika 1. sumira opisani vremenski slijed. Na panelu A vidi se CT snimka plućakod bolesnika koji spontano dišu Tipa L u trenutku prijama, dok panel B prikazuje prijelaz u Tip H nakon sedam dana neinvazivne ventilacijske potpore. Vidljiv je slični stupanj hipoksemije vezan uz različite nalaze na CT snimkama pluća.
Respiracijski postupak
Prema navedenom koncepcijskom modelu proizlazi da respiracijski postupak kod tih dvaju tipova mora biti različit. Predloženi postupak konzistentan je s onim što je zamijećeno kod COVID-19, čak iako zbog velikog broja bolesnika viđenog u ovoj pandemiji, može biti limitirana njegova primjena.
1. Prvi je stupanj reverzija hipoksemije povećanjem FiO2, na što bolesnici Tipa L dobro reagiraju, osobito ako još nisu dispnoični
2. Kod bolesnika Tipa L, uz prisutnu dispneju, postoji nekoliko neinvazivnih opcija: visokprotočna nazalna kanila (engl. HFNC), kontinuirani pozitivni tlak u dišnom putu (CPAP), te neinvazivna ventilacija (NIV). Na tom stupnju mjerenje (ili procjena) oscilacija tlaka u jednjaku tijekom inspirija od presudne je važnosti. Ukoliko nije moguće mjerenje manometrom, postoji nekoliko surogatnih mjerenja rada disanja. To se mogu procjenjivati oscilacije centralnog venskog tlaka (CVT), te klinička procjena ekscesivnih inspiracijskih napora. Kod intubiranih bolesnika se isto tako mogu odrediti P0,1 i okluzivni P. Visoki PEEP, kod nekih bolesnika, može smanjiti oscilacije pleuralnog tlaka i prekinuti štetni ciklus koji pogoršava ozljedu pluća. Ipak, visoki PEEP može kod bolesnika s normalnom popustljivošću imati štetni utjecaj na hemodinamiku. U bilo kojem slučaju, neinvazivne opcije kod bolesti koja može trajati nekoliko tjedana upitne su, budući da mogu biti povezane s visokom učestalošću oštećenja i zakašnjelom intubacijom
3. Magnitude oscilacija inspiracijskog pleuralnog tlaka mogu odrediti prijelaz iz Tipa L u Tip H. Oscilacije tlaka u jednjaku povećavaju se s 5 – 10 cm H2O, što je općenito uzevši tolerantno, na iznad 15 cm H2O. Time raste opasnost od ozljede pluća, pa se prema tome bolesnika mora što prije intubirati
4. Nakon intubacije i duboke sedacije, bolesnici Tipa L, ako imaju hiperkapniju, mogu se ventilirati s volumenima većim od 6 mL/kg (sve do 8 – 9 mL/kg), budući da visoka popustljivost rezultira tolerantnom deformacijom pluća (engl. strain) bez opasnosti nastanka VILI-a. Položaj na trbuhu (engl. prone) smije se primijeniti jedino kao metoda spašavanja, budući da je stanje pluća “predobro“ za učinak takvog položaja koji inače poboljšava stress and strain redistribuciju. PEEP bi trebalo sniziti na 8 – 10 cm H2O, budući da je rekrutabilnost niska a više vrijednosti značajno utječu na hemodinamiku. Rana intubacija može spriječiti prelazak u fenotip H
5. Bolesnici s Tipom H moraju se liječiti po principima liječenja teškog ARDS-a što uključuje visoki PEEP (ukoliko je kompatibilan s hemodinamikom), položaj na trbuhu i ECMO
Zaključno, bolesnike s Tipom L i H najbolje je identificirati pomoću CT-a, budući da su zahvaćeni različitim patofiziološkim mehanizmima. Ako to nije moguće, znakovi koji ukazuju na Tip L i Tip H, mogu se koristiti kao surogati: elasticitet respiracijskog sustava i njegova rekrutabilnost. Korektno razumijevanje patofizioloških zbivanja od ključne je važnosti za početak odgovarajućeg liječenja.
Panel A: CT snimka pluća tijekom spontanog disanja. Kumulativna distribucija CT vrijednosti pomaknuta je u lijevo (dobro aerizirani kompartment) ima vrijednost kompartmenta 0 do -100 HU, dok je neaerizirani kompartment virtualno 0. U stvari, ukupna težina plućnog tkiva jest 1108 gr, od čega 7,8% otpada na neaerizirano tkivo, a volumen plinova bio je 4228 mL. Bolesnik je dobivao kisik preko Venturijeve maske, a FiO2 0,8.
Panel B: CT snimka tijekom mehaničke ventilacije uz PEEP 5 cm H2O. Kumulativna distribucija CT vrijednosti pomaknuta je u desno (neaerizirani kompartment), dok je lijevi kompartment većinom reduciran. U stvari, ukupna težina pluća bila je 2774 gr, od čega 54% je neaerizirano, a volumen plinova bio je 1360 mL. Bolesnik je ventiliran modalitetom volumske kontrole, respiracijski volumen (VT) 7,8 mL/kg , frekvencija disanja 20/min, a FiO2 0,7.
*Stress and strain
Stress – tlak primijenjen na određeno područje. U plućnoj fiziologiji to je TRANSPULMONALNI TLAK
Strain – posljedična deformacija primjene tlaka. U plućnoj fiziologiji to je PROMJENA VOLUMENA I OBLIKA PLUĆA (ΔV/FRC)
Tekst se nastavlja ispod oglasa Tekst se nastavlja ispod oglasaIzvor: narod.hr


Sukladno članku 94. Zakona o elektroničkim medijima, komentiranje članaka na web portalu i društvenim mrežama Narod.hr dopušteno je registriranim korisnicima. Čitatelj koji želi komentirati članke obavezan se prethodno upoznati sa Pravilima komentiranja na web portalu i društvenim mrežama Narod.hr te sa zabranama propisanim člankom 94. stavak 2. Zakona o elektroničkim medijima.